Dos nombres para dos fases de la misma enfermedad
La gingivitis y la periodontitis no son enfermedades distintas. Son dos estadios de la misma patología: la enfermedad periodontal. La diferencia fundamental — y la que cambia radicalmente el pronóstico — es que la gingivitis es completamente reversible, mientras que la periodontitis ha causado una destrucción ósea que no se recupera de forma espontánea.
Comprender esta diferencia es crucial, porque significa que existe una ventana de oportunidad clara. Si actuamos cuando la enfermedad está en fase de gingivitis, podemos resolverla por completo. Si esperamos a que progrese a periodontitis, el tratamiento será más complejo, más largo y más costoso.
En España, aproximadamente el 38% de los adultos padecen algún grado de periodontitis, según los datos más recientes de la SEPA. Y la cifra asciende al 65% en mayores de 55 años. La detección temprana marca la diferencia entre conservar los dientes naturales o perderlos.
Gingivitis: la señal de alarma que no debe ignorar
La gingivitis es la inflamación de la encía causada por la acumulación de placa bacteriana (biofilm dental) en el surco gingival. La placa bacteriana es una película invisible compuesta por bacterias, restos alimenticios y saliva que se forma constantemente sobre la superficie dental. Si no se elimina con el cepillado diario, se endurece y se convierte en sarro (cálculo dental), que ya solo puede retirar un profesional.
Lo que sucede en la encía es una respuesta inflamatoria del organismo frente a esas bacterias. Los vasos sanguíneos de la encía se dilatan, el tejido se hincha, se enrojece y sangra con facilidad. Es el mecanismo de defensa del cuerpo intentando combatir la infección.
- Sangrado al cepillarse o al usar hilo dental. Es el síntoma más temprano y frecuente. Muchos pacientes reducen la frecuencia de cepillado por temor a agravar el sangrado, lo cual es contraproducente: el cepillado correcto es precisamente el tratamiento.
- Encías rojas o amoratadas, hinchadas y con aspecto brillante. La encía sana es rosa pálido, firme y tiene una textura granulada (punteado de piel de naranja). Cuando pierde esa textura y se vuelve lisa, brillante y roja, está inflamada.
- Sensibilidad o dolor al presionar la encía. En fases más avanzadas de gingivitis, la encía puede doler al masticar alimentos duros o al presionar con el dedo.
- Mal aliento matutino más pronunciado de lo habitual. Las bacterias acumuladas producen compuestos sulfurados que generan halitosis.

Factores que agravan la gingivitis
Aunque la causa principal es la placa bacteriana, diversos factores pueden predisponer o agravar la gingivitis:
- Tabaquismo: reduce el flujo sanguíneo en las encías, enmascara el sangrado (muchos fumadores no sangran hasta que dejan de fumar) y dificulta la cicatrización.
- Diabetes no controlada: los niveles elevados de glucosa favorecen el crecimiento bacteriano y alteran la respuesta inmune.
- Cambios hormonales: embarazo, pubertad, menopausia y anticonceptivos orales pueden intensificar la respuesta inflamatoria gingival frente a la placa.
- Medicamentos: algunos antihipertensivos (nifedipino), antiepilépticos (fenitoína) e inmunosupresores (ciclosporina) provocan agrandamiento gingival que facilita la acumulación de placa.
- Estrés crónico y alimentación deficiente: debilitan la respuesta inmunológica y favorecen la progresión de la inflamación.
- Respiración bucal: reseca la encía y la hace más vulnerable a la inflamación.
Periodontitis: cuando la infección cruza la línea
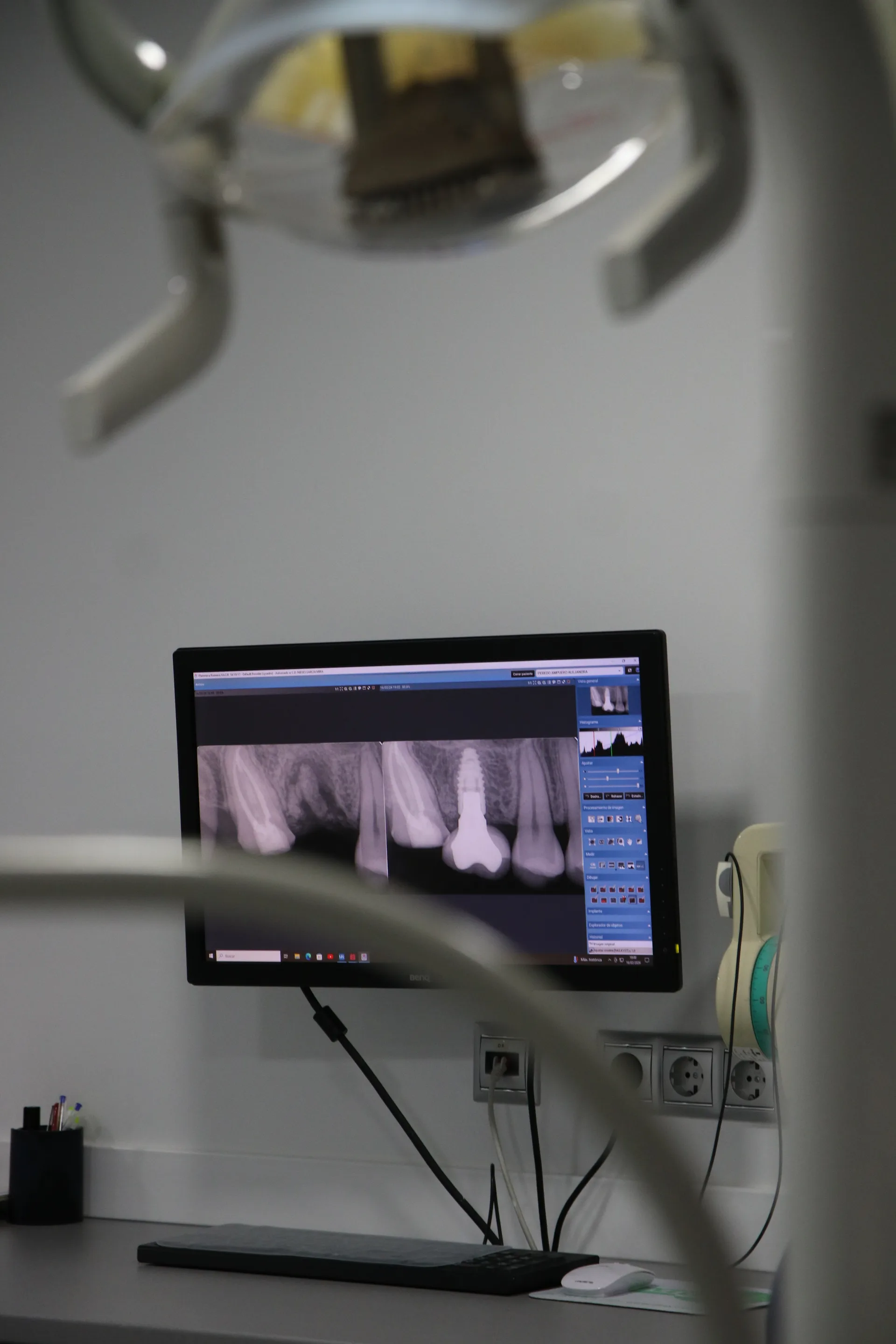
La periodontitis representa el punto de no retorno parcial. La infección ha traspasado la barrera de la encía y está destruyendo las estructuras profundas que sujetan el diente: el ligamento periodontal (fibras que conectan la raíz con el hueso) y el hueso alveolar.
El mecanismo es el siguiente: las bacterias de la placa subgingival producen toxinas que activan la respuesta inflamatoria del organismo. Esta respuesta, paradójicamente, es la que causa la mayor parte de la destrucción tisular. Las enzimas y mediadores inflamatorios liberados por el propio sistema inmune descomponen el colágeno del ligamento periodontal y estimulan la reabsorción del hueso alveolar.
La clasificación internacional vigente (2018) distingue cuatro estadios de gravedad:
- Estadio I — Periodontitis inicial: pérdida ósea incipiente (1-2 mm), bolsas de hasta 4 mm. Responde bien al tratamiento conservador.
- Estadio II — Periodontitis moderada: pérdida ósea del 15-33% de la raíz, bolsas de hasta 5 mm. Requiere raspado y alisado radicular.
- Estadio III — Periodontitis severa: pérdida ósea superior al 33%, bolsas de 6 mm o más, posible movilidad dental. Puede necesitar cirugía periodontal y regeneración ósea.
- Estadio IV — Periodontitis avanzada: pérdida dental, colapso de la mordida, necesidad de rehabilitación protésica. Requiere abordaje multidisciplinar.
Comparativa directa: gingivitis vs. periodontitis
Resumimos las diferencias esenciales entre ambos estadios:
Gingivitis: afecta exclusivamente a la encía. No hay pérdida de hueso ni de ligamento periodontal. No hay movilidad dental. El sondaje periodontal es de 3 mm o menos sin pérdida de inserción. Es completamente reversible con limpieza profesional y mejora de la higiene oral. Se resuelve en 1-2 sesiones. No requiere mantenimiento especial más allá de las revisiones habituales.
Periodontitis: afecta a encía, ligamento periodontal y hueso alveolar. Hay pérdida ósea visible en radiografías. Puede haber movilidad dental y migración de dientes. El sondaje periodontal supera los 4 mm con pérdida de inserción clínica. Es irreversible en cuanto a la pérdida ósea, pero controlable. Requiere raspado y alisado radicular, posible cirugía, y mantenimiento profesional cada 3-6 meses de por vida.
El punto de inflexión clínico es la pérdida de inserción: cuando la sonda periodontal penetra más de 3 mm y la radiografía muestra pérdida ósea, la enfermedad ha cruzado de gingivitis a periodontitis.
Tratamiento: actuar antes de que sea tarde
El tratamiento de la gingivitis es sencillo y rápido: una o dos sesiones de limpieza profesional (profilaxis o tartrectomía) para eliminar la placa y el sarro, combinadas con instrucciones de higiene oral personalizada. En PerioMax utilizamos el protocolo GBT (Guided Biofilm Therapy) con el equipo Airflow de EMS, que elimina el biofilm de forma eficaz, cómoda y respetuosa con los tejidos.
El tratamiento de la periodontitis es más complejo y se estructura en fases. La primera fase consiste en el raspado y alisado radicular (RAR): una limpieza profunda por debajo de la línea de las encías, cuadrante a cuadrante, con anestesia local. Tras 6-8 semanas se reevalúa. Si persisten bolsas profundas, se valora la fase quirúrgica: cirugía de acceso, cirugía regenerativa con biomateriales (Emdogain®, injertos óseos, membranas) o cirugía mucogingival.
Después del tratamiento activo, viene la fase más importante: el mantenimiento periodontal. Sin un programa de revisiones cada 3-6 meses, la enfermedad recidiva. El mantenimiento no es una limpieza rutinaria: incluye sondaje de control, instrumentación subgingival de las zonas que lo requieran y refuerzo de la higiene oral.
Prevención: cinco medidas que funcionan
La mejor noticia de este artículo es que la gingivitis nunca tiene que convertirse en periodontitis. La prevención es sencilla, pero exige constancia:
- Cepillado correcto dos veces al día durante 2 minutos con cepillo eléctrico o manual de cerdas suaves. El cepillado es el pilar fundamental: elimina la placa antes de que se endurezca.
- Limpieza interdental diaria con hilo dental, cepillos interdentales o irrigador bucal. El cepillo de dientes no accede a la zona entre los dientes, donde se inicia la mayoría de las lesiones periodontales.
- Revisiones dentales cada 6 meses con limpieza profesional. Permiten detectar la enfermedad en fase de gingivitis, cuando aún es reversible.
- Abandono del tabaco. Es el factor de riesgo modificable más importante. Fumar multiplica por 3-6 el riesgo de desarrollar periodontitis y reduce drásticamente la eficacia del tratamiento.
- Control de enfermedades sistémicas, especialmente la diabetes. Un buen control glucémico reduce significativamente el riesgo y la gravedad de la enfermedad periodontal.